Inloggen met DigiD
Download de MijnOLVG-app in de App Store of Google Play Store of ga naar www.mijnolvg.nl. Log daarna eenvoudig in met uw DigiD.
Ongewild urineverlies heet ook wel incontinentie. Er zijn verschillende soorten incontinentie. Als u urine verliest bij inspanning, dan heet het inspanningsincontinentie.
Ongewild urineverlies kan verschillende oorzaken hebben. Bijvoorbeeld een zwakke bekkenbodem.
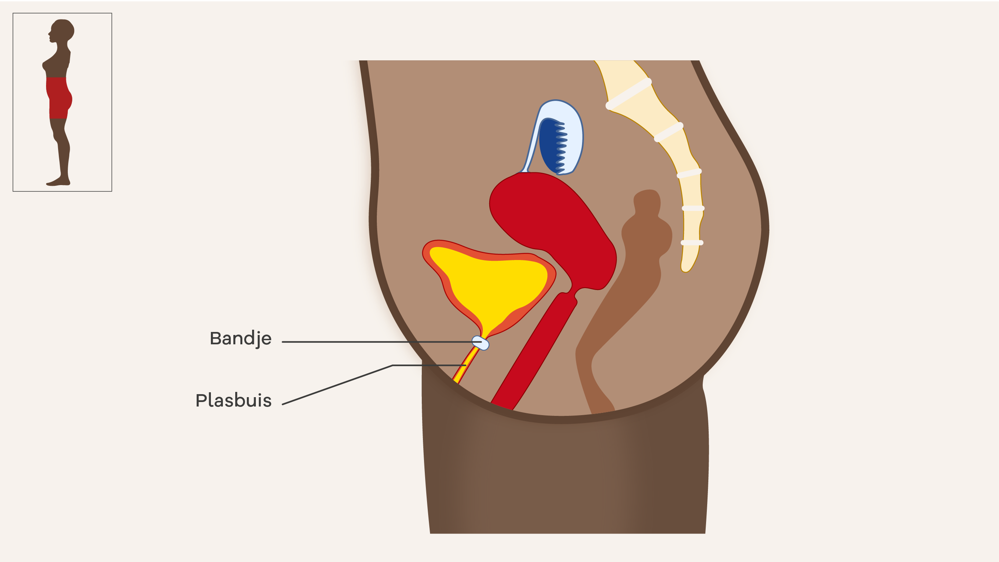
Als u veel last heeft van ongewild urineverlies bij inspanning kunt u een TVT-O operatie krijgen. Bij de TVT-O operatie plaatst de arts een soort netje bij uw plasbuis. Dit netje duwt op uw blaas en plasbuis. Er staat dan minder druk op de blaas. Als er minder druk op de blaas staat, kunt u uw urine beter ophouden.
Opleiden zorgverleners in OLVGOLVG biedt kansen aan de zorgverleners van de toekomst. Nieuwe zorgverleners zijn hard nodig. Uitstel van uw operatie of behandelingHeel soms gebeurt het dat uw operatie of uw behandeling niet kan doorgaan. |
Meestal blijft u 1 nacht in het ziekenhuis. De arts bespreekt met u wanneer u naar huis kunt.
Iedere operatie heeft risico’s. Bij een TVT-O operatie bestaat een kleine kans op een blaasontsteking, bloeding of ongewild urineverlies.
Bel meteen de polikliniek Gynaecologie als u meer dan 38,5 graden koorts heeft.
Heeft u na het lezen van deze informatie nog vragen? Stel uw vraag aan de polikliniek via MijnOLVG. Op werkdagen kunt u ook bellen.
Polikliniek Bekkenbodemcentrum, locatie Oost, P1, P3, HAP (op dinsdag)
020 599 34 80 (op werkdagen van 08.15 tot 16.15 uur)
Polikliniek Bekkenbodemcentrum, locatie West, route 22
020 510 88 88 (op werkdagen van 8.15 tot 16.15 uur)
Polikliniek Gynaecologie, locatie Oost, P1
020 599 34 80 (op werkdagen van 08.15 tot 16.15 uur)
Polikliniek Gynaecologie, locatie West, route 22
020 510 88 88 (op werkdagen van 08.15 tot 16.15 uur)